Цервицит относят к патологиям женской половой сферы воспалительного характера. Он являет собой воспаление слизистой оболочки шейки матки (влагалищной части) и ее цервикального канала. Очень часто он сопровождает более объёмные патологические процессы (вульвовагинит, кольпит), и редко бывает самостоятельным заболеванием.
Шейка матки – это некий барьер, задача которого предотвратить распространение инфекции восходящим путем в матку и ее придатки. Если ее защитная функция нарушена, то болезнетворные микроорганизмы проникают в верхние отделы внутренних половых органов женщины, провоцируя развитие цервицита. Женщину начинают беспокоить выделения нетипичного характера, боли с локализацией внизу живота периодические или постоянные, которые усиливаются во время полового акта или мочеиспускания.
Обратите внимание: 7 из 10 женщин с цервицитом находятся в детородном возрасте, и только 3 в периоде менопаузы. Это обусловлено в большей степени причинами, которые его провоцируют. Важно не откладывать визит к гинекологу, если появилась тревожная симптоматика, так как нелеченый цервицит провоцирует развитие эрозии шейки матки, образование на ней полипов и другие осложнения.
Возможные причины цервицита
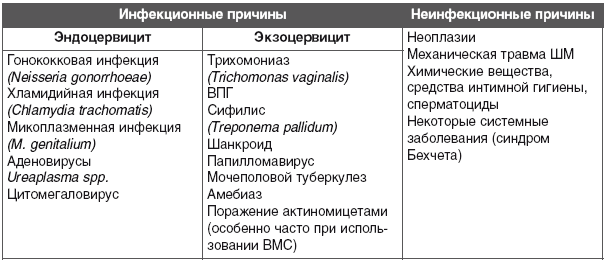
Данное воспалительное заболевание формируется в результате таких причин:
- трихомониаз;
- опущение шейки матки;
Показать полный список »
- гонорея;
- внутриматочная спираль;
- хламидиоз;
- микоплазмоз;
- генитальный герпес;
- аборт;
- папилломовирус;
- травмирование шейки матки;
- кишечная палочка и грибки рода Candida (это условно-патогенная микрофлора, которая активизируется при снижении иммунитета);
- хронический вульвит, вагиноз;
- диагностическое выскабливание матки;
- болезни, передаваемые половым путем;
- эрозия шейки матки;
- роды;
- менструация (в некоторых случаях);
- амебиаз;
- псевдоэрозия шейки матки;
- опущение влагалища.
Условно-патогенные микроорганизмы вызывают цервицит, попадая в шейку матки контактным путём (непосредственно из прямой кишки), а специфические (хламидии, гонококки, трихомонады) – половым. Факторы, которые провоцируют воспаление в данном случае – это злокачественные опухоли, рубцы на шейке матки, снижение иммунных сил организма, контрацептивы.
Важно:Цервицит бывает разный: атрофический, вирусный, кандидозный, хламидийный, гнойный, бактериальный. Именно поэтому лечение необходимо подбирать с учетом возбудителя, так как в терапевтическую схему должны включаться разные группы препаратов.
Врачи отмечают, что цервицит шейки матки является распространенным заболеванием, которое может быть вызвано инфекциями, травмами или аллергическими реакциями. Основные причины включают бактериальные и вирусные инфекции, такие как хламидиоз и герпес, а также механические повреждения, например, после родов или абортов. Симптомы заболевания могут варьироваться от легкого дискомфорта и выделений до более выраженных признаков, таких как боль при половом акте и кровотечения. Важно, что своевременная диагностика и лечение играют ключевую роль в предотвращении осложнений. Врачи рекомендуют проводить регулярные обследования и не игнорировать симптомы, чтобы избежать перехода заболевания в хроническую форму. Лечение обычно включает антибиотики и противовоспалительные препараты, а в некоторых случаях может потребоваться хирургическое вмешательство.

Разновидности цервита
Цервит может проявиться в виде эндоцервицита (воспаления влагалищной части шейки матки) и экзоцервицита (воспаления влагалищной части), иметь острую и хроническую форму.
Экзоцервицит
Экзоцервцит – это воспаление, которое развивается в области экзоцервикса, то есть сегмента шейки матки, располагающегося во влагалище. В острой стадии пациентки жалуются на выделения слизисто-гнойного характера и боли внизу живота.
При осмотре врач обнаружит следующие признаки экзоцервицита:
- эрозированную поверхность шейки матки;
- визуально заметное покраснение в области наружного отверстия цервикального канала;
- микроабсцессы;
- отек слизистой шейки;
- обильные выделения (слизь, гной);
- перигландулярные инфильтраты во множественном числе.
В случае хронизации процесса воспаление распространяется на более глубокие соединительные и мышечные ткани, а при осмотре можно обнаружить псевдоэрозию. Присоединяется также вторичное инфицирование, эпителий на шейке отторгается, она гипертрофируется, становится более плотной, на ней могут образоваться кисты.
Цервицит шейки матки — это воспаление, которое может вызывать множество дискомфортных симптомов. Многие женщины отмечают, что основными признаками являются болезненные ощущения внизу живота, выделения с неприятным запахом и дискомфорт во время полового акта. Причины цервицита могут быть разнообразными: от инфекций, передающихся половым путем, до аллергических реакций на средства контрацепции. Важно не игнорировать симптомы и обратиться к врачу, так как запущенное воспаление может привести к серьезным осложнениям. Лечение обычно включает антибиотики и противовоспалительные препараты, а также рекомендации по изменению образа жизни. Женщины подчеркивают важность регулярных осмотров у гинеколога для раннего выявления и профилактики заболеваний.

Эндоцервицит
Эндоцервицитом принято считать наличие воспалительного процесса на эндоцервиксе — слизистой оболочке, которая выстилает цервикальный канал шейки матки изнутри. Обычно его вызывают специфические микроорганизмы, то есть вирусы, бактерии и грибки.
В большинстве случаев эндоцервицит диагностируется у женщин в возрасте от 20 до 40 лет. Развивается он после внутриматочных медицинских процедур и болезней других женских половых органов. Данный вид цервицита очень быстро прогрессирует и перетекает в хроническую форму со стертым симптомокомплексом. Могут наблюдаться выделения разного характера, боли различной интенсивности, местный зуд. При осмотре гинеколог заметит отечность шейки матки, вишневую окраску слизистой, мелкие эрозии во множественном числе (с гнойным налетом иногда), слизь с гноем в цервикальном канале.
Потенциальная опасность эндоцервицита – это осложнения. Они возникают при распространении патологического процесса по восходящим путям, что может вызвать аднексит, эндометрит и т.д.
Хронический цервицит
В хроническую форму цервицит переходит, если не лечить острую его фазу.
Данное состояние имеет следующие типичные проявления:
- в цервикальном канале возможно отторжение эпителия;
- цилиндрический эпителий частично отторгается плоским и в этих местах с высокой вероятностью возможно развитие метаплазии эпителия;
- гипертрофия шейки матки;
- «шеечный метрит»;
- распространение инфекционного процесса на глубокие ткани и другие органы;
- мутные слизистые выделения, которые особенно обильные на 5-8 день менструального цикла;
- при пальпации шейка более плотная и утолщенная;
- цервикальный канал мацеруется;
- возможно образование инфильтратов с последующими дистрофическими и гиперпластическими изменениями;
- эрозия;
- вместо псевдоэрозий начинают формироваться кисты.

Диагностика цервицита
С учётом того, что патология часто не дает о себе знать, выявляют ее обычно во время очередного профилактического осмотра.
Обследование женщины, постановка и подтверждение диагноза состоит из следующих обязательных пунктов диагностики:
- сбор анамнеза (особенности половой жизни, количество беременностей, родов, абортов, перенесенные болезни);
- гинекологический осмотр (бимануальный и с помощью зеркал);
- кольпоскопия (ее задача уточнить наличие и вид патизменений на эпителиальном слое шейки матки);
- лабораторные исследования:
- бактериологический посев материала (выделений, слизи) на определение типа возбудителя и уровня его чувствительности к а/б;
- мазок на цитологию, который позволяет определить наличие онкологических изменений на клеточном уровне;
- микроскопия выделений для исследования бактериальной флоры, которые берутся из трех мест (уретры, цервикального канала, влагалища).
В качестве дополнительных исследований, при необходимости, гинеколог может назначить:
- общий анализ мочи;
- анализ ВИЧ;
- клинический анализ крови;
- посев на гонококк;
- анализ на RW.
Обратите внимание: Цервицит имеет довольно глубокую локализацию. С учетом того, что он чаще всего носит инфекционный характер, то при нем в разы повышается риск эндометрита (воспаление слизистой оболочки матки), аднексита и т.д.
Лечение цервицита шейки матки
Существуют общие правила лечения цервицита:
- обязательное внеплановое посещение уролога партнером;
- отказ от активной половой жизни (исключительно на период лечения);
- в качестве контрацептива допускаются только презервативы.
Лечение цервицита шейки матки основано на ликвидации его первопричины (инфекции).
Сегодня существует масса различных и довольно результативных методов и препаратов, которые подбирают исходя из возбудителя цервицита:
- при атрофическом используют эстрогены;
- хламидийный лечится такими средствами как Сумамед, Доксициклин, Максаквин;
- герпетический требует приема Ацикловира, витаминов, иммуностимуляторов, противогерпетического иммуноглобулина;
- кандидозный подразумевает назначение Дифлюкана;
- цервицит на фоне вируса папилломы человека требует приема цитостатиков, интеферона и удаления самих кондилом.
Обычно в схему включают также комбинированные местные препараты, такие как Тержинан, а после ликвидации острого периода назначают обработку шейки матки Хлорофиллиптом. Для быстрейшей регенерации эпителия и нормализации естественной микрофлоры применяют Овестин.
Среди методов физиотерапии практикуют следующие процедуры на область матки:
- магнитотерапия;
- УФО;
- ДМВ-терапия;
- СМТ;
- дарсонвализация влагалищным электродом;
- электрофорез с магнием;
- УВЧ.
Цервицит в хронической форме тяжело поддается лечению классическими способами, поэтому более эффективно применять такие методики:
- диатермокоагуляция;
- криотерапия;
- терапия лазером.
Важно: Процесс лечения цервицита должен сопровождаться лабораторным контролем и кольпоскопией, чтобы отслеживать патологию в динамике и оценивать эффективность терапии.
Местное лечение цервицитов свечами
Свечи, таблетки и крем, которые применяются локально, то есть местно, также дают хороший результат, но при условии, что они входят в комплексную схему лечения цервицита. Все они делятся условно на несколько типов, и их назначает исключительно гинеколог после получения результатов анализов.
В частности, цервициты лечат свечами таких фармакологических групп:
- противогрибковые;
- гормональные;
- противовирусные;
- комбинированные;
- противомикробные.
Не рекомендуется применять свечи в конце менструального цикла, в период месячных и при беременности. При появлении зуда, жжения, высыпаний следует прекратить их использование и обратиться к врачу.
О патологиях шейки матки и методах их лечения рассказывает специалист:
Викторова Юлия, гинеколог
Вопрос-ответ
Откуда может появиться цервицит?
Причины появления цервицита Острый цервицит, как правило, развивается на фоне таких заболеваний, как трихомониаз, хламидийная, микоплазменная, гонококковая инфекции, а также вирус простого герпеса (ВПГ), цитомегаловирус (ЦМВ), вирус папилломы человека (ВПЧ).
Чем лечить цервицит у женщин?
Гонорея: азитромицин перорально, цефтриаксон внутримышечно, трихомониаз: тинидазол или метронидазол (опасны при беременности) в виде таблеток, хламидиоз: азитромицин или доксициклин внутрь, вирус герпеса: ацикловир, фамцикловир или аналоги перорально.
Какие анализы сдать при цервиците?
Осмотр у гинеколога в зеркалах, ручное обследование, мазок на флору, кольпоскопия – для детализации изменений на слизистой оболочке цервикального канала. Бакпосев отделяемого на флору – для определения возбудителя заболевания, ПЦР анализ – при недостаточности мазка на флору, бакпосева.
Какие антибиотики лечат цервицит?
Основные методы лечения и противопоказания Чем лечить цервицит, определяется его этиологией. При цервиците, вызванном возбудителем ЗППП, назначаются антибиотики: тетрациклины (Акромицин, Мономицин, Цикломицин), макролиды (Макропен, Клацид), фторхинолоны (Офлоксацин, Таривид), азалиды (Сумамед, Азитромицин).
Советы
СОВЕТ №1
Регулярно проходите гинекологические осмотры. Это поможет выявить цервицит на ранних стадиях и предотвратить его развитие. Не забывайте сообщать врачу о любых изменениях в вашем здоровье, включая необычные выделения или дискомфорт.
СОВЕТ №2
Обратите внимание на гигиену. Соблюдение правил личной гигиены, использование качественных средств для интимной гигиены и избегание дразнящих веществ помогут снизить риск развития воспалительных процессов в области шейки матки.
СОВЕТ №3
Избегайте незащищенных половых контактов. Использование презервативов не только защищает от инфекций, передающихся половым путем, но и снижает риск развития цервицита, связанного с инфекциями.
СОВЕТ №4
Следите за своим иммунитетом. Здоровый образ жизни, правильное питание, регулярные физические нагрузки и отказ от вредных привычек помогут укрепить иммунную систему и снизить вероятность воспалительных заболеваний, включая цервицит.